【錯誤】網傳影片「請每位女性的同學親朋好友, 在照X光牙科跟乳房的時候,一定要要求甲狀腺護罩,以免得到甲狀腺癌」、「甲狀腺癌,可能跟病人在照牙科的X光片和乳房X光檢查有關」?
【錯誤】網傳影片「請每位女性的同學親朋好友, 在照X光牙科跟乳房的時候,一定要要求甲狀腺護罩,以免得到甲狀腺癌」、「甲狀腺癌,可能跟病人在照牙科的X光片和乳房X光檢查有關」?
經查:
【報告將隨時更新 2022/3/17版】
一、專家說明,乳房與牙科X光檢查的輻射暴露量,均遠低於一般生活輻射暴露背景值,且醫療檢查有其必要,無須擔憂輻射風險而不去檢查。
二、醫師說明,為保護患者,執行牙科X光檢查時會讓患者穿上鉛衣和護頸,護頸可保護甲狀腺。但使用防護裝備時,應考量檢測實際需求,乳房攝影部位包括整個乳房組織和腋下,戴上護套可能會造成影像模糊無法判讀而需重複攝影,甚至影響乳癌癌症判定,則不建議配戴防護設備。
三、醫師說明,甲狀腺癌真正發生原因尚不明確,目前醫學界認為主要因素包括基因遺傳、放射治療的輻射暴露、輻射大量外洩等。傳言稱乳房、牙科X光檢查導致甲狀腺癌並無嚴謹科學研究證實。
傳言錯誤推論「甲狀腺癌可能與牙科、乳房X光檢查有關」,因此,為「錯誤」訊息。
背景
社群平台與通訊群組流傳一支2分02秒的影片,搭配訊息稱:「請每位女性的同學親朋好友, 在照X光牙科跟乳房的時候,一定要要求甲狀腺護罩,以免得到甲狀腺癌。」
影片內容稱:「現今增長最快的女性癌病:甲狀腺癌,...這個在女性癌病中增長最快速的甲狀腺癌,可能跟病人在照牙科的X光片和乳房X光檢查有關。...當牙醫幫您的牙齒照X片時,那個X機設備配有一各活動兜罩,可以舉起和包裹在你的脖子上保護甲狀腺,但是許多牙醫懶得去使用它。此外還有一種叫做甲狀腺護罩,為病人在做乳房X光檢查使用,但很多時都沒有使用。...以後記得每當要照X光檢查牙齒和乳房,記得提出要用甲狀腺護罩圍在脖子上。」
傳言有多種版本,另有文章的形式。
圖1:社群平台傳言擷圖。
圖2:社群平台傳言擷圖。
查核
爭議點一、傳言宣稱「甲狀腺患者增加,可能跟牙科X光片和乳房X光檢查有關」,是否有科學證據?
查核中心諮詢林口長庚醫院放射科醫師黃意婷、北市聯醫仁愛院區內分泌及新陳代謝科主治醫師陳思綺、雙和醫院一般外科主治醫師陳信安、中華民國牙醫師公會全國聯合會口腔衛生委員會主任委員黃明裕、台灣輻射安全促進會理事長、台大生物科技研究所所長蔡孟勳。
(一)黃意婷表示,甲狀腺癌真正發生原因尚不明確,目前醫學界認為主要因素包括低碘飲食、輻射、輻射大量外洩以及遺傳因素等。研究發現低碘攝取區的人們罹患甲狀腺乳突癌和濾泡癌的人比較多,不過台灣自從民國50年食鹽全面加碘後,碘的缺乏已經十分罕見。
黃意婷表示,孩童時期頭頸部的輻射或放射治療癌症,是一項已被證實的甲狀腺乳突癌致癌因子。輻射大量外泄(核武或核電廠)也會增加甲狀腺腫瘤或甲狀腺癌的罹患機率,在1986年車諾比核電廠事件中,約有百萬人暴露在大量的核能中,之後烏克蘭市附近的小孩童出現高比率的甲狀腺乳突癌;而在美國,1950年代美西曾有核武測試區,後來發現核能外泄會跨越某些地區,雖然這樣的暴露量很低,但甲狀腺癌的罹患率一樣會增加。
黃意婷說,上述文獻所描述的情境,如車諾比核電廠輻射大量外洩,或是放射治療癌症的輻射暴露,都跟醫療上接受X光檢查的情境差很多,目前沒有醫學證據指稱甲狀腺癌與「牙科X光檢查」或「乳癌X光檢查」有關。
(二)陳思綺表示,傳言稱「照X光檢查會導致甲狀腺癌」,這種說法並沒有研究證實。雖然核災事故相關研究顯示,在高劑量的輻射線暴露下會增加甲狀腺癌,特別是兒童的發病風險,但這是由於暴露劑量較高,且成長中的小朋友對放射性物質比成人更為敏感的關係。
民眾一般牙科、乳房X光檢查所接觸的放射線劑量很低,每年一、兩次X光檢查所放射線劑量,遠低於會對身體造成影響的程度,無須擔憂。
(三)陳信安說,很多癌症的成因不明,甲狀腺癌的成因除了基因,其它因素大多是偶發性,雖然曾有公衛文章利用統合分析,比較一般人與小時候做過根管等牙科處置的人,發現後者甲狀腺癌的人數為2.3倍,但這篇文章搜集的個案人數與比例不清,只能當作參考。
綜合以上,甲狀腺癌發生原因仍不明確,傳言稱X光檢查導致甲狀腺癌並無嚴謹科學研究證實。
爭議點二、對於醫療常規X光檢查的輻射暴露風險,專家如何建議與解讀?
(一)黃意婷說明,在我們的生活環境中,原本就存在著天然的背景輻射,所謂背景輻射是指生活中本來就存在暴露的輻射量,這些輻射的來源包括外太空、地表或呼吸飲食攝入等。根據行政院原子能委員會的資料顯示,台灣地區每人每年接受的天然背景輻射劑量約為1.6毫西弗。
相較之下,一次牙科X光檢查的輻射量為0.014毫西弗,換算下來,要照150張牙科X光才會累積至相當於一整年在台灣生活的量,且牙科X光並不是直接照射甲狀腺。而一次乳房X光檢查的輻射暴露量為0.4毫西弗,要照4張才會累積至相當於一整年在台灣生活的天然背景輻射劑量。
黃意婷說,乳房攝影已被證實可以有效提早發現並改善預後的乳癌篩檢方法,乳房攝影的照射範圍是胸部,甲狀腺並不在照射範圍內,因此吸收的輻射劑量非常低,而且乳房攝影不只針對乳頭周遭,還涵括整個乳房組織和腋下,若戴上甲狀腺防護鉛套,不只圈住脖子,也會遮蓋到胸部上方,若因此造成影像模糊無法判讀而需重複攝影,反而暴露於更多的輻射劑量中,甚至影響乳癌癌症判定,就因小失大了。
(二)黃明裕表示,牙科可能會執行單張根尖X光、全口X光、電腦斷層等3種檢測方式,以利診療所需。不管是哪一種檢驗工具,其輻射暴露量都非常低,且遠低於一般生活輻射暴露背景值,因此不需顧慮會有輻射暴露風險而害怕檢查。
黃明裕說,甲狀腺的腺體細胞確實對輻射線比較敏感,但牙科的X光檢查設備大多是數位式,輻射劑量是傳統X光的1/3,再加上牙科用的X光機前方有特殊技術可減少散射發生。執行牙科X光檢查時會讓患者穿上鉛衣和護頸,其實照射時不會照到甲狀腺,如果圍鉛圍巾時擋到照射部位反而需要把劑量升高,對患者而言可能有更大傷害。民眾可以放心,不會因為執行常規檢查而增加罹癌風險。
(三)蔡孟勳表示,任何的輻射暴露都可能對身體造成傷害,因此應避免不必要的暴露。但執行醫療檢查是為了讓醫師有更精準的診斷依據,且X光檢查理論上風險很低,因此在益處與風險兩相權衡下,仍應接受檢查,不能因擔憂輻射而因噎廢食。
(四)陳思綺說明,民眾一般牙科、乳房X光檢查所接觸的放射線劑量很低,一次牙科全口X光攝影的輻射量約為0.01毫西弗,乳房X光檢查為0.7毫西弗,且這些檢查中,甲狀腺並不是直接暴露在X光聚焦下,故散射線吸收量更低。相較之下,我們生活的自然環境背景中就有1.62毫西弗的放射線,而美國保健物理學會指出,人體每年接觸低於50毫西弗的放射性物質並沒有明顯致癌風險,每年一、兩次X光檢查所放射線劑量,遠低於會對身體造成影響的程度,無須擔憂。
(五)陳信安說,依美國甲狀腺醫學會的建議,若因為療程所需,在短期內多次進行多次牙科X光檢查,站在保護病人的立場仍建議戴護罩。
至於乳癌的X光檢查,陳信安表示,根據衛福部2015年發布的文章說明,乳房X光攝影檢查中,甲狀腺吸收的輻射劑量非常低,不會增加致甲狀腺癌的機會,且乳房X光攝影檢查並不會照到甲狀腺,且護罩可能會影響照X光的角度與效果,如果因為護罩影響而須重新拍攝,也會失去原本「防護」的本意,因此不建議在乳癌X光檢查時配戴護罩。
綜合以上,專家認為,X光檢查會有輻射暴露風險,但檢查所致的暴露風險很低,民眾執行相關檢查應權衡利弊,當診斷疾病的好處遠大於暴露風險,應執行檢查以利醫師診斷。
爭議點三、傳言稱「現今增長最快的女性癌病:甲狀腺癌」,是否符合台灣的狀況?
(一)黃意婷表示,依據衛福部最新公布的108年國人癌症登記報告數據,新發癌證人數中,女性癌症以乳癌為第一,甲狀腺癌為第四。近年來,女性癌症中成長最快速的是乳癌,根據國健署的官方統計資料,台灣過去20多年癌症的發生趨勢圖顯示,乳癌發生率的曲線斜率非常陡峭,反觀甲狀腺的曲線相對平緩很多,可明顯看出台灣女性癌病增長最快速的是乳癌,並非甲狀腺癌,傳言稱「甲狀腺癌是女性癌病中增長最快速的」,並不符合台灣的實際情狀。
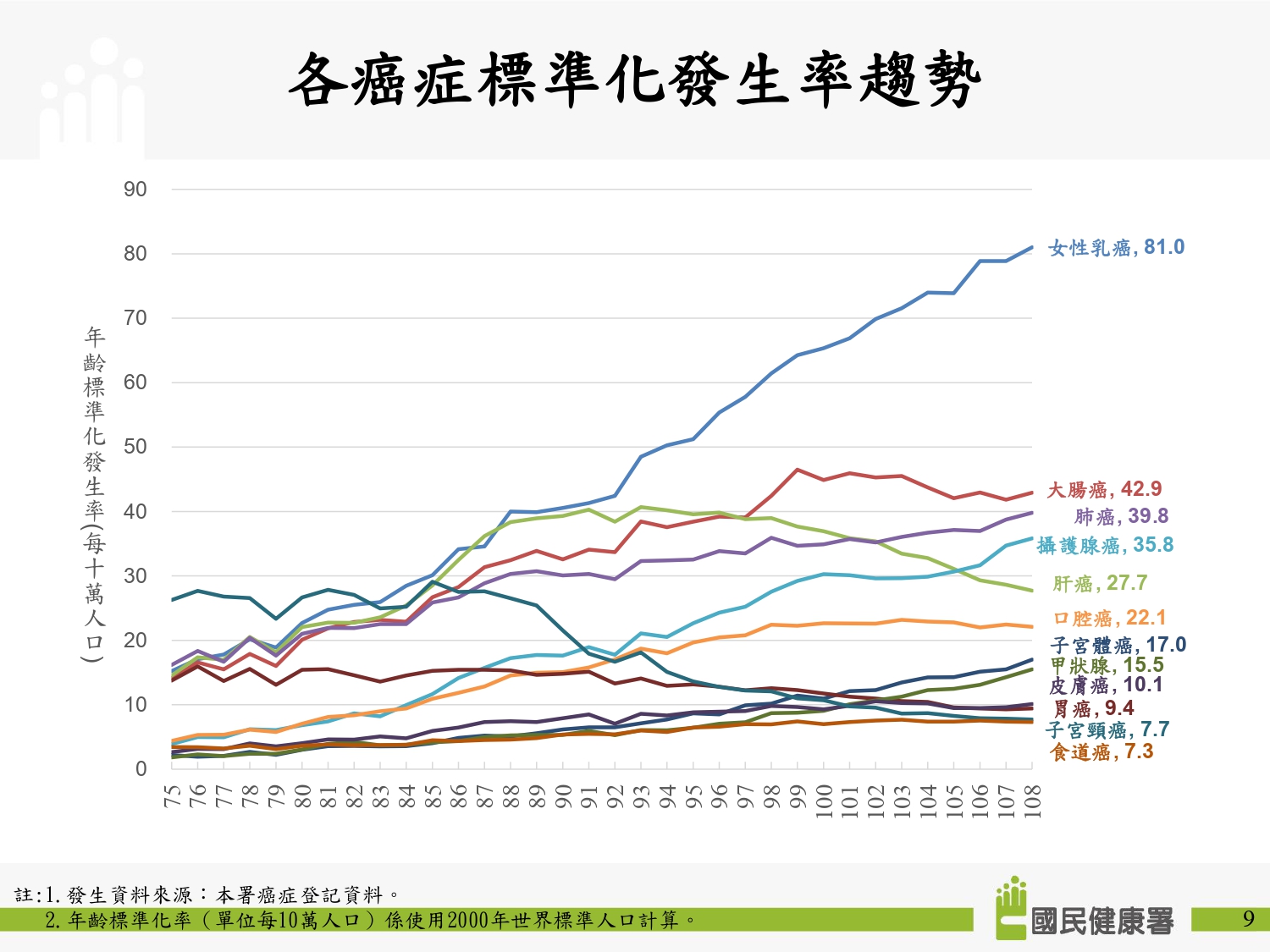
圖3:各癌症標準化發生率趨勢。來源:國健署108年癌症登記報告。
(二)陳思綺表示,網傳影片流傳已久,國健署也曾發布文章澄清此事。原則上,近年甲狀腺癌的新發個案確實有增加的趨勢,但增加的原因並不是X光檢查,而是近年健檢或超音波檢查的數量增加的關係。
陳思綺說明,甲狀腺癌進展緩慢,沒有明顯症狀,也較不會產生不適,因此病患大多是在做健康檢查時意外發現,而近年由於民眾接受健檢與照超音波的趨勢增加,因此意外檢查出甲狀腺癌的個案也增加,但其中大多數是小顆、惡性程度較低的甲狀腺乳突癌,且甲狀腺癌的死亡率並未上升。
(三)陳信安表示,根據衛福部最新的癌症登記數據統計,甲狀腺發生率在所有癌症中排名第9,在男性癌病發生率排名第12,女性則為第4。甲狀腺癌的個案數量雖然有略為增加,但近年全部癌症都有個案增加的現象,且甲狀腺癌並不是增加最快的。一般認為甲狀腺癌病患數量增加是因為大量篩檢的關係,但並沒有「與X光檢查相關」的直接證據。
綜合以上,近年甲狀腺癌發生率有增加趨勢,但並非女性癌症中增長最快的癌症,且新發個案增加應與民眾健檢或超音波檢查增加有關。
結論
【報告將隨時更新 2022/3/17版】
一、專家說明,乳房與牙科X光檢查的輻射暴露量,均遠低於一般生活輻射暴露背景值,且醫療檢查有其必要,無須擔憂輻射風險而不去檢查。
二、醫師說明,為保護患者,執行牙科X光檢查時會讓患者穿上鉛衣和護頸,護頸可保護甲狀腺。但使用防護裝備時,應考量檢測實際需求,乳房攝影部位包括整個乳房組織和腋下,戴上護套可能會造成影像模糊無法判讀而需重複攝影,甚至影響乳癌癌症判定,則不建議配戴防護設備。
三、醫師說明,甲狀腺癌真正發生原因尚不明確,目前醫學界認為主要因素包括基因遺傳、放射治療的輻射暴露、輻射大量外洩等。傳言稱乳房、牙科X光檢查導致甲狀腺癌並無嚴謹科學研究證實。
傳言錯誤推論「甲狀腺癌可能與牙科、乳房X光檢查有關」,因此,為錯誤訊息。
補充資料
乳房X光檢查放射線劑量
根據行政院原子能委員會於2019年11月19日公布的醫療游離輻射劑量比較圖,乳房X光檢查的輻射劑量為0.43毫西弗。原子能委員會說明,過往的相關資料顯示一次乳房X光檢查的輻射劑量為0.7毫西弗,不過隨著醫學科技發展,乳房X光檢查的最新輻射劑量為0.43毫西弗。
根據美國放射學會(ACR)2020年11月公布的資料,美國癌症協會(ACS)對乳房X光檢查的說明,一次乳房X光檢查的輻射劑量為0.4毫西弗。
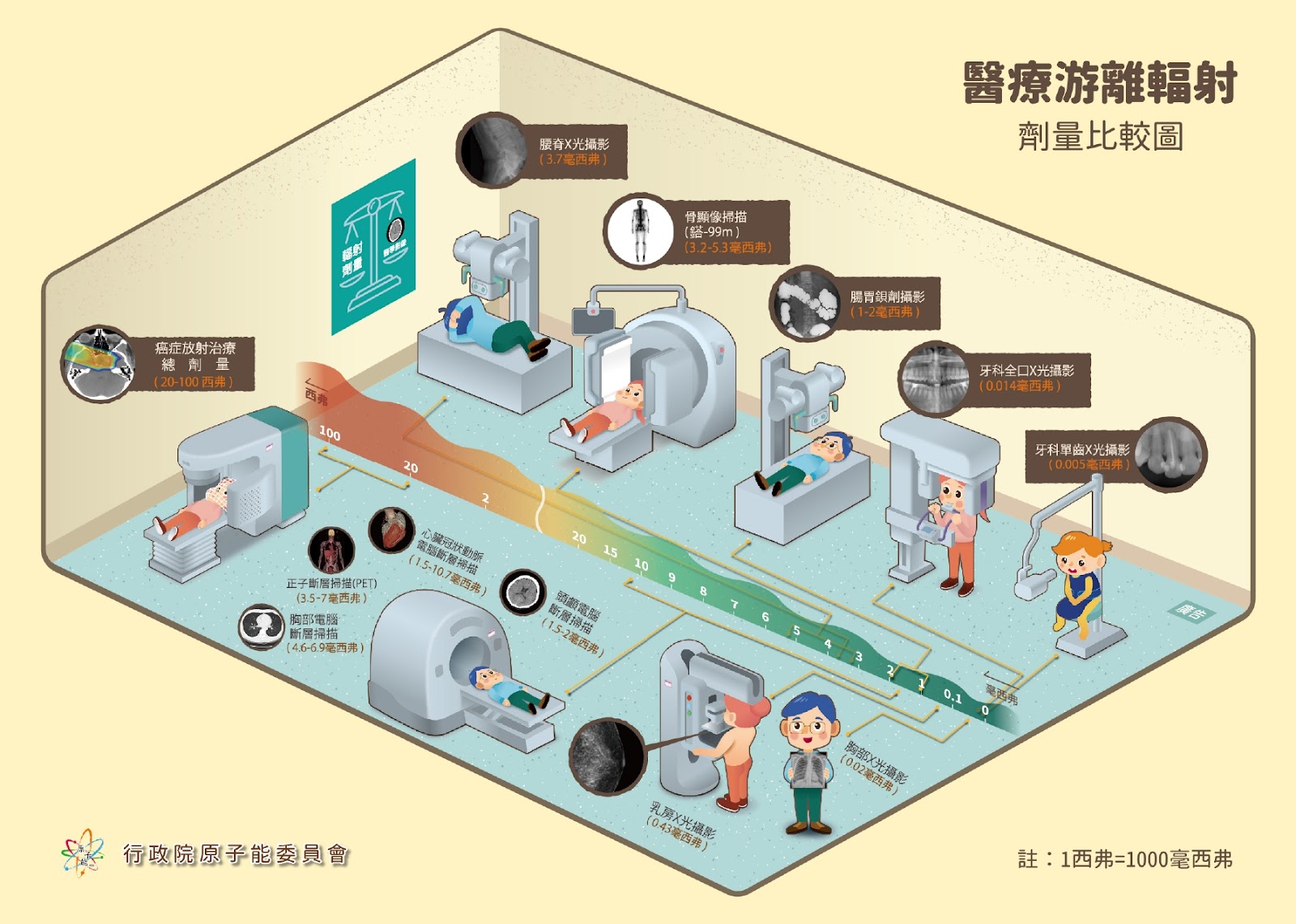
圖四:醫療游離輻射劑量比較圖。來源:行政院原子能委員會。
參考資料
108年癌症登記報告新聞稿



